Skleróza multiplex v detskom veku
Odborná redakcia SM News
Skleróza multiplex (SM) predstavuje závažné ochorenie, ktoré sa zvyčajne klinicky manifestuje v dospelom veku. Globálne sa udáva priemerný vek diagnostikovania sklerózy multiplex 32 rokov (Jakimovski et al., 2024). Podľa epidemiologických údajov sa až u 20 % jedincov SM klinicky manifestuje už pred 18. rokom života (Iaffaldano et al., 2024). Treba však dodať, že vzhľadom na výskyt SM môžeme v pediatrickej populácii nájsť aj rozdielne údaje, zvyčajne napr. 3 až 5 %, resp. až 10 % v nižšom veku ako 18 rokov a menej ako 2 % v mladšom veku ako 10 rokov (Hardy & Banwell, 2019; Fisher et al., 2020; Jakimovski et al., 2022; Saponaro et al., 2023).
V prípade detskej populácie so SM je v porovnaní s dospelou populáciou výskyt relapsov vyšší a progresia ochorenia býva pomalšia. Na druhej strane pacienti s manifestáciou SM v detskom veku môžu dosiahnuť výrazne zdravotne zneschopňujúci stav o 10 rokov skôr ako pri manifestácii ochorenia v dospelom veku a rovnakom trvaní ochorenia. Z klinického hľadiska v prípade SM manifestujúcej sa v detskom veku pozorujeme pomocou zobrazovacích metód viac lézií. Podobne aj demyelinizácia vo vyvíjajúcom sa mozgu vedie k predčasnej cerebrálnej atrofii a narušeniu kognitívnych funkcií (Kuhle et al., 2023; Saponaro et al., 2023).

V prípade diagnostikovania ochorenia v nižšom veku ako 18 rokov sa najčastejšie vyskytuje relaps-remitujúca forma SM, a to až v 95 – 98 % prípadov, na porovnanie s 85 – 90 % prípadov u dospelých. Primárna progresívna SM je v pediatrickej populácii diagnostikovaná u menej ako 3 % detí, čo je podstatne menej ako u dospelých, kde je to 10 – 15 % (Fisher et al., 2020). Sekundárna progresívna forma SM sa zvyčajne nemanifestuje pred 20. rokom života (Hardy & Banwell, 2019).
V prípade SM s manifestáciou v detskom veku do obdobia pred pubertou, je pomer žien a mužov približne rovnaký. V období po puberte sa uvedený pomer žien a mužov mení na 2:1 alebo 3:1, čo by mohlo naznačovať, že nástup menarché môže hrať istú úlohu v patogenéze SM (Fisher et al., 2020).
Medzi rizikové faktory vzniku SM v detskom veku patrí prítomnosť jedného alebo viac alel HLA-DRB*15, séropozitivita proti Epstein-Barr vírusu, nízke sérové koncentrácie vitamínu D a sekundárna expozícia tabakovému dymu (pasívne fajčenie) (Hardy & Banwell, 2019; Bjornevik et al., 2024).
Na základe získaných údajov z klinických a observačných štúdií panuje zhoda, že existujú dva rozdielne mechanizmy postupného zhoršovania zdravotného postihnutia u jedincov s SM: progresia ochorenia spojená s relapsom (angl. Relapse-Associated Worsening (RAW)) a progresia ochorenia nezávislá od relapsov (angl. Progression Independent of Relapse Activity (PIRA)). Druhý spomenutý mechanizmus PIRA sa vyskytuje približne u jednej štvrtiny jedincov s včasnou relapsujúcou formou SM a reprezentuje hlavný mechanizmus vedúci k zhoršovaniu zdravotného stavu, najmä ak sa objavil už počas prvých 5 rokov od manifestácie ochorenia. Skutočnosť, že progresia ochorenia nezávislá od relapsov (PIRA) sa objavuje dominantne u starších jedincov, vedie k názorom o rozdielnych imunologických a patofyziologických mechanizmoch v porovnaní s progresiou ochorenia spojenou s relapsom (RAW). Mechanizmus progresie ochorenia vspojenej s relapsom (RAW) sa vyskytuje naopak dominantne u mladších jedincov s ochorením SM. V súčasnosti máme vzhľadom na krátkosť trvania klinických štúdií veľmi obmedzené poznanie, do akej miery PIRA alebo RAW mechanizmus prispieva k zdravotnému zneschopneniu u jedincov s manifestáciou SM v detskom veku. Medzi odborníkmi sa tiež diskutuje o tom, do akej miery sú jedinci s manifestáciou SM v detskom veku „chránení“ pred postupnou invalidizáciou v dôsledku väčšej reparačnej kapacity (Iaffaldano et al., 2024).
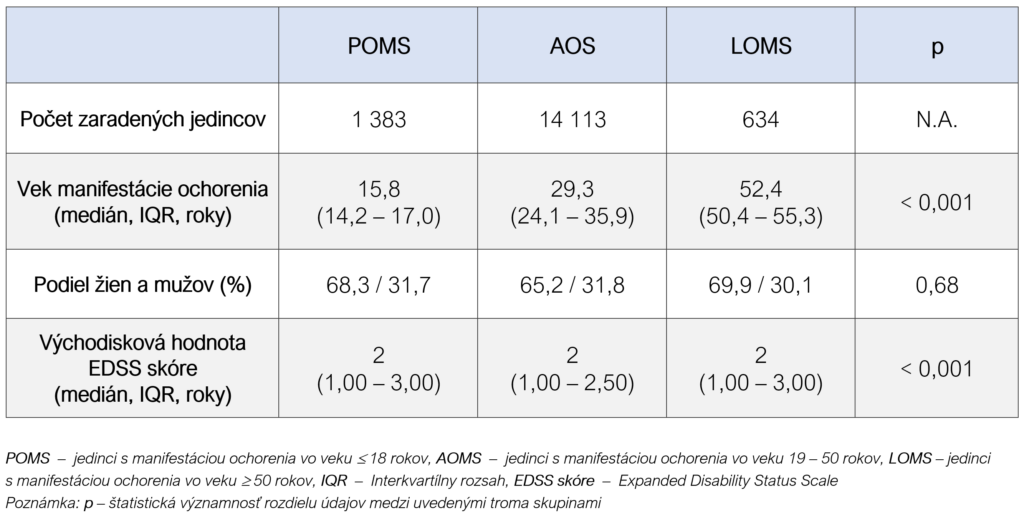
Napriek závažnosti ochorenia SM a jeho negatívnych dopadov na život jedinca v pediatrickej populácií sú naše poznatky v tejto oblasti ešte stále limitované. Nové publikované údaje preto vždy vzbudia veľký záujem u odborníkov. Tohto roku bola publikovaná analýza, ktorá porovnávala priebeh ochorenia SM vo vybraných ukazovateľoch v závislosti od veku jeho klinickej manifestácie. Celkovo sa hodnotilo 16 130 jedincov z registra pacientov Italian MS Register (IMSR). Všetky údaje z registra boli zozbierané v časovom intervale od 1. júna 2000 do 30. septembra 2021. Jedinci boli rozdelení do troch skupín podľa veku manifestovania ochorenia (používa sa rovnaká terminológia, akú použili autori analýzy): jedinci s manifestáciou ochorenia v nižšom veku ako 18 rokov (angl. Pediatric-Onset MS (POMS)), vo veku 19 – 50 rokov (angl. Adult-Onset MS (AOMS)) a vo veku nad 50 rokov (angl. Late-Onset MS (LOMS)). Do analýzy boli zaradení jedinci s klinicky izolovaným syndrómom a relaps-remitujúcim ochorením od prvého neurologického hodnotenia, s minimálne 3 hodnoteniami EDSS (Expanded Disability Status Scale) skóre a dĺžkou sledovania neurológom minimálne 5 rokov (Tab. 1) (Iaffaldano et al., 2024).
Tab. 1: Základná charakteristika jedincov rozdelených podľa veku manifestovania ochorenia (Upravené podľa Iaffaldano et al., 2024)
Hlavným sledovaným parametrom bol potvrdený nárast zdravotného postihnutia (angl. Confirmed Disability Accrual (CDA)) definovaný ako zvýšenie EDSS skóre v porovnaní s východiskovou hodnotou minimálne po 48 týždňoch, t. j. zvýšenie o ≥ 1,5 bodu v prípade východiskovej hodnoty EDSS skóre 0, zvýšenie o ≥ 1,0 bodu v prípade východiskovej hodnoty EDSS skóre 1,0 – 5,5 a zvýšenie o ≥ 0,5 bodu v prípade východiskovej hodnoty EDSS skóre ≥ 6,0. Časovo sa CDA vzťahuje k prvému zisteniu nárastu EDSS skóre (Iaffaldano et al., 2024).
Zhoršenie spojené s relapsom ochorenia (RAW) bolo definované ako CDA príhoda, pri ktorej došlo k zvýšeniu EDSS skóre oproti východiskovej hodnote v čase ≤ 90 dní po relapse alebo ≤ 30 dní pred relapsom. Progresia ochorenia nezávislá od aktivity relapsov (PIRA) bola definovaná ako CDA príhoda, pri ktorej došlo k zvýšeniu EDSS skóre oproti východiskovej hodnote v čase ≥ 90 dní po relapse alebo ≥ 30 dní pred relapsom (Iaffaldano et al., 2024).
Na základe analýzy sa stanovilo riziko (angl. Hazard Ratio (HR)) dosiahnutia prvej PIRA a/alebo RAW príhody na základe Coxovho proporcionálneho regresívneho modelu (Tab. 2).
Tab. 2: Riziká dosiahnutia prvej PIRA a/alebo RAW príhody na základe Coxovho proporcionálneho regresívneho modelu (Upravené podľa Iaffaldano et al., 2024)

Z výsledkov analýzy je zrejmé, že faktory spojené s progresiou ochorenia nezávislou od relapsov (PIRA) sú: vyšší vek klinickej manifestácie SM, dlhšie trvanie ochorenia a kratšia doba farmakologickej liečby (Iaffaldano et al., 2024).
Obr. 1: Kaplan-Meierova krivka kumulatívnej incidencie prvej CDA, PIRA a RAW príhody v rôznych dekádach veku (Upravené podľa Iaffaldano et al., 2024)

Kumulatívna incidencia progresie ochorenia nezávislej od relapsov (PIRA) (Obr. 1) na začiatku 20. roku života je okolo 1,3 %, ale medzi 21. a 30. rokom života vzrastie 7-krát na 9,0 %. Medzi 40. a 70. rokom života sa každú dekádu života skoro zdvojnásobí, od 21,6 % okolo 40. roku života až po 78,7 % v 70. roku života (Iaffaldano et al., 2024).
Kumulatívna incidencia progresie ochorenia spojenej s relapsom (RAW) (Obr. 1) vykazuje podobný trend medzi 20. a 60. rokom života od 0,5 % v 20. roku života až po 24,1 % v 60. roku života. Je zaujímavé, že po 70. roku života, keď dosiahne 27,7 %, už ďalej nerastie (Iaffaldano et al., 2024).
Dôležitou skutočnosťou je zistenie, že odďaľovanie chorobu modifikujúcej liečby (DMT) zvyšuje riziko progresie ochorenia nezávislej od relapsov (PIRA) (HR = 1,16; 95 % CI = 1,00 – 1,34; p = 0,04) a tiež progresie ochorenia spojenej s relapsom (RAW) (HR = 1,75; 95 % CI = 1,28 – 2,39; p = 0,001) (Iaffaldano et al., 2024).
Výsledky analýzy potvrdili, že PIRA a RAW predstavujú významné rizikové faktory vedúce k invalidizácii jedincov s SM. Ich význam z hľadiska zdravotného zneschopnenia narastá hlavne v staršom veku. Závery sú tiež v súlade s doterajšími názormi, že deti sa po relapsoch ochorenia zotavujú rýchlejšie ako dospelí a môže u nich dôjsť aj k zlepšeniu zdravotného stavu vyjadrenému pomocou EDSS skóre (Iaffaldano et al., 2024).
Autori analýzy zvlášť upozorňujú na skutočnosť ohľadom chorobu modifikujúcej liečby (DMT). Dlhšia expozícia DMT vedie k oddialeniu progresie ochorenia nezávislej od relapsov (PIRA). Táto skutočnosť je v súlade s poznatkami z reálnej praxe a z klinických štúdií, ktoré potvrdzujú, že patologické mechanizmy vedúce k progresii ochorenia nezávislej od relapsov (PIRA) môžu byť aspoň čiastočne modifikované súčasne schválenou chorobu modifikujúcou liečbou (DMT). Pretože PIRA, zvlášť PIRA vo včasných fázach ochorenia je prediktorom zhoršovania ochorenia v dlhodobej perspektíve, ktorej je možné čiastočne predchádzať pomocou DMT, včasná diagnóza a liečba SM predstavuje kľúčový prvok v manažmente SM (Iaffaldano et al., 2024).
Liečba SM u detí v minulosti kopírovala liečbu u dospelých a bola používaná farmakoterapia off-label. V súčasnosti už máme k dispozícii dokonca aj lieky podávané perorálne so schválenou terapeutickou indikáciou pre pediatrickú populáciu od 10 rokov teriflunomid a fingolimod, resp. od 13 rokov dimetyl-fumarát (SmPC príslušných liekov, stav k 17. 3. 2024) (Benallegue et al., 2024; Jakimovski et al., 2024). Výber správnej farmakoterapie v detskej populácii musí zohľadňovať mnoho faktorov, medzi inými schválené terapeutické indikácie aj pre pediatrickú populáciu, účinnosť doterajšej liečby, riziko nežiaducich účinkov, vek, zdravotný stav a preferencie jedinca, resp. rodičov. Podľa niektorých literárnych zdrojov by liekom prvej voľby v prípade detskej populácie s SM mohol byť teriflunomid (Solmaz et al., 2022).
Literatúra
- Benallegue, N. et al. (2024): JAMA Neurol., 81, 273-282
- Bjornevik, K. et al. (2024): Nature Rev. Neurol., 19, 160-171
- Fisher, K.S. et al. (2020): Biomedicines, 8, 71
- Hardy, D.I., Banwell, B.L. (2019): Pract. Neurol., 19, 71-75
- Iaffaldano, P. et al. (2024): JAMA Neurol., 81, 50-58
- Jakimovski, D. et al. (2022): CNS Drugs, 36, 45–59
- Jakimovski, D. et al. (2024): Lancet, 403, 183-202
- Kuhle, J. et al. (2023): Multiple Sclerosis J., 29, 385–394
- Saponaro, A.-C. et al. (2023): Eur. J. Paediat. Neurol., 45, 22–28
- Solmaz, I. et al. (2022): Eur. J. Paediat. Neurol., 39, 110–115



