Jednoducho a bezpečne
MUDr. Babišová Katarína Diabetologická ambulancia, Poltár
Abstrakt Kazuistika popisuje 55-ročného pacienta s diabetes mellitus (DM) 2. typu liečeného dlhé roky PAD a inzulínom. Pacient nespolupracoval a odmietal inzulinoterapiu, vynechával aplikácie inzulínu. Prevedením pacienta na fixnú kombináciu iGlarLixi (glargín 100 U/ml a lixisenatid) sa podarilo v pacientovi vzbudiť dôveru v jednoduchosť, bezpečnosť a účinnosť liečby – aplikácia 1 x denne, a tak docieliť uspokojivú metabolickú kompenzáciu bez hypoglykémie. Úvod
Fixná kombinácia iGlarLixi predstavuje jednoduchú a účinnú intenzifikáciu liečby pacientov s DM 2. typu v jednej dennej dávke. Bazálny inzulín zabezpečí kontrolu glykémie nalačno a GLP-1 agonista kontrolu glykémie po jedle. Fixná kombinácia iGlarLixi kombinuje dve rôzne látky znižujúce hladinu glukózy s komplementárnym mechanizmom účinku. Vďaka jednoduchosti môže zlepšiť adherenciu pacienta k liečbe. Pri tomto spôsobe terapie je možné dodržať zásadu individualizácie liečby, nakoľko tento prípravok je dostupný v dvoch rôznych pomeroch účinných látok. Obidve kombinácie obsahujú inzulín glargín v koncentrácii 100 U v jednom mililitri. Líšia sa však zastúpením lixisenatidu, ten je obsiahnutý v koncentrácii 50 µg v 1 ml (pomer glargínu k lixisenatidu 2 : 1), alebo 33 µg v 1 ml (pomer glargínu k lixisenatidu 3 : 1)¹.
Kazuistika
Pacient narodený v roku 1965, lieči sa na diabetes mellitus 2. typu od roku 2013. Ochorenie bolo diagnostikované pri preventívnej prehliadke pri zmene zamestnania u praktického lekára pre dospelých. Bol odoslaný do diabetologickej ambulancie.
Osobná anamnéza pacienta
Hyperlipoproteinémia – liečená atorvastatínom 20 mg večer, hypertenzia – liečená perindoprilom 4 mg.
Začali sme liečbu metformínom v dávke 3 x 850 mg, odporučili sme zmenu stravovacích návykov, pohybový režim. Diétne opatrenia pacient pri edukácii hneď odmietal, nakoľko by to zaťažilo rodinný rozpočet a stravovanie vo fabrike je zabezpečované štandardne a nemôže si vyberať.
Vstupné hodnoty pri začatí liečby: HbA1c 9,3 % DCCT, BMI 32,9 kg/m², FPG 9,1 mmol/l, PPG 14,7 mmol/l, celkový cholesterol 5,76 mmol/l, HDL 1,53 mmol/l, LDL 4, 85 mmol/l, TG 1,62 mmol/l, C-peptid 1,32 nmol/l.
Spočiatku pacient liečbu toleroval a kontrolované parametre vykazovali mierne zlepšenie. HbA1c pokles na 8,7%, SM – FPG pod 8 mmol/l, PPG medzi 10 – 12 mmol/l. Liečbu sme upravili na 2 x denne a pridali DPP-4 inhibítor sitagliptín do fixnej kombinácie s metformínom (sitagliptín/metformín 50/1000 mg).
V roku 2015 došlo k zhoršeniu metabolickej kompenzácie, a tak sme pridali do liečby bazálny inzulín, glargín 100 U/ml 20 j. večer. Opakovane sme pacienta poučili o diétnych opatreniach a možných rizikách vzniku chronických komplikácií pri tomto type ochorenia. FPG a PPG pri SM pacienta vykazovalo zvyšujúcu sa tendenciu. Hmotnosť 101 kg, výška 180 cm, BM I 29,3 kg/m², FPG 10,8 mmol/l, PPG 8,0 mmol/l, HbA1c 9,4 %, TG 2,0 mmol/l, HDL 1,12 mmol/l, LDL 3,4 mmol/l.
Počas 2 mesiacov sme spolu s pacientom vytitrovali dávku bazálneho inzulínu glargínu 100 U/ml na 40 j. večer.
V roku 2016 bol jeho glykemický profil FPG od 5,9 do 7,6 mmol/l, PPG od 7,8 do 9,4 mmol/l a kontrolné HbA1c 8,1 % DCCT. Neudával hypoglykémie a okrem mierneho prírastku na hmotnosti 102,7 kg (+ 1,7 kg) sa cítil dobre.
K zhoršeniu zdravotného stavu prišlo pre porušovanie diétnych a liečebných opatrení. V roku 2018 sa mu narodila prvá vnučka a začal „dojedať dojčenské jedlo“ a v priebehu roka aj sladkosti a ovocie. Sporadicky sa staral o vnučku a začal mať obavu z hypoglykémie pri aplikácii inzulínu. Keď sa staral o vnučku, často si neaplikoval inzulín. Priznal sa, že to bolo aj dvakrát do týždňa.
HbA1c 10,5 %, BMI 31,5 kg/m², FPG 11,7 mmol/l, PPG 15,9 mmol/l, celkový cholesterol 5,51 mmo/l, HDL 1,81 mmol/l, LDL 5,03 mmol/l, TG 3,11 mmol/l.
Opakovanou edukáciou – chronické i akútne komplikácie diabetu, stravovanie, fyzická aktivita, aplikácia inzulínu – sme docielili pacientov prísľub na aplikáciu inzulínu ráno v našej ambulancii a možnosť telefonickej konzultácie v priebehu dňa. Zmenili sme inzulín glargín 100 U/ml za glargín 300 U/ml v rovnakej dávke 40 j. Dávku sme vytitrovali v priebehu mesiaca na hodnotu 46 j.
V tomto režime sme boli s pacientom do roku 2019. Kontrolné biochemické parametre: FPG 8,7 – 9,8 – 7,4 – 7,8 mmol/l, PPG 9,8 – 8,4 – 13,7 – 12,6 – 7,9 mmol/l, HbA1c 8,9 % DCCT, cholesterol celk. 4,8 mmol/l, HDL 0,74 mmol/l, LDL 2,4 mmol/l, TG 2,1 mmol/l, hmotnosť 102,5 kg, TK 135/80 mmHg.
V roku 2020 sme navrhli pacientovi zmenu inzulínoterapie, navrhovali sme pridať prandiálny inzulín k hlavnému jedlu. Podľa jeho denného režimu by táto dávka pripadala na aplikáciu inzulínu k obedu. Pacient súhlasil, že to vyskúša počas 1 mesiaca. Inzulín glulizín v dávke 6 j. si bude aplikovať tesne pred začatím obedovania. Tento režim však pacientovi nevyhovoval.
Ďalším prehodnotením liečby a ochoty-neochoty pacienta spolupracovať sme dospeli k záveru, že PPG sa výrazne podieľa na jeho zvyšujúcom sa HbA1c a nedosahovaní metabolickej kompenzácie.
Liečbu sme zmenili na fixnú kombináciu iGlarLixi v dávke 30 j. pred obedom, sitagliptín/metformín 50/1000 mg sme vynechali a nahradili metformínom v dávke 2 x 1000 mg.
Vysvetlili sme pacientovi nutnosť titrovať nový inzulín. Počiatočná dávka 30 j. sa počas mesiaca navýšila na 42 j. Našou snahou bolo počas mesiaca dosiahnuť FPG medzi 6 – 7 mmol/l a PPG pod 8 mmol/l. Nechceli sme u pacienta navodiť hypoglykémiu, ktorej sa stále obával.
Pacient v počiatočnej fáze liečby pociťoval nechutenstvo a mal pocit sýtosti. Následnou titráciou na hodnotu 46 j. sme dosiahli metabolickú kompenzáciu. Kontrola po 6 mesiacoch liečby: HbA1c 7,5 % DCCT, glykémia nalačno 5,9 – 7,2 mmol/l, glykémie v priebehu dňa 6,8 – 8,4 mmol/l, hmotnosť 93 kg (- 9,5 kg).
Úvod
Fixná kombinácia iGlarLixi predstavuje jednoduchú a účinnú intenzifikáciu liečby pacientov s DM 2. typu v jednej dennej dávke. Bazálny inzulín zabezpečí kontrolu glykémie nalačno a GLP-1 agonista kontrolu glykémie po jedle. Fixná kombinácia iGlarLixi kombinuje dve rôzne látky znižujúce hladinu glukózy s komplementárnym mechanizmom účinku. Vďaka jednoduchosti môže zlepšiť adherenciu pacienta k liečbe. Pri tomto spôsobe terapie je možné dodržať zásadu individualizácie liečby, nakoľko tento prípravok je dostupný v dvoch rôznych pomeroch účinných látok. Obidve kombinácie obsahujú inzulín glargín v koncentrácii 100 U v jednom mililitri. Líšia sa však zastúpením lixisenatidu, ten je obsiahnutý v koncentrácii 50 µg v 1 ml (pomer glargínu k lixisenatidu 2 : 1), alebo 33 µg v 1 ml (pomer glargínu k lixisenatidu 3 : 1)¹.
Kazuistika
Pacient narodený v roku 1965, lieči sa na diabetes mellitus 2. typu od roku 2013. Ochorenie bolo diagnostikované pri preventívnej prehliadke pri zmene zamestnania u praktického lekára pre dospelých. Bol odoslaný do diabetologickej ambulancie.
Osobná anamnéza pacienta
Hyperlipoproteinémia – liečená atorvastatínom 20 mg večer, hypertenzia – liečená perindoprilom 4 mg.
Začali sme liečbu metformínom v dávke 3 x 850 mg, odporučili sme zmenu stravovacích návykov, pohybový režim. Diétne opatrenia pacient pri edukácii hneď odmietal, nakoľko by to zaťažilo rodinný rozpočet a stravovanie vo fabrike je zabezpečované štandardne a nemôže si vyberať.
Vstupné hodnoty pri začatí liečby: HbA1c 9,3 % DCCT, BMI 32,9 kg/m², FPG 9,1 mmol/l, PPG 14,7 mmol/l, celkový cholesterol 5,76 mmol/l, HDL 1,53 mmol/l, LDL 4, 85 mmol/l, TG 1,62 mmol/l, C-peptid 1,32 nmol/l.
Spočiatku pacient liečbu toleroval a kontrolované parametre vykazovali mierne zlepšenie. HbA1c pokles na 8,7%, SM – FPG pod 8 mmol/l, PPG medzi 10 – 12 mmol/l. Liečbu sme upravili na 2 x denne a pridali DPP-4 inhibítor sitagliptín do fixnej kombinácie s metformínom (sitagliptín/metformín 50/1000 mg).
V roku 2015 došlo k zhoršeniu metabolickej kompenzácie, a tak sme pridali do liečby bazálny inzulín, glargín 100 U/ml 20 j. večer. Opakovane sme pacienta poučili o diétnych opatreniach a možných rizikách vzniku chronických komplikácií pri tomto type ochorenia. FPG a PPG pri SM pacienta vykazovalo zvyšujúcu sa tendenciu. Hmotnosť 101 kg, výška 180 cm, BM I 29,3 kg/m², FPG 10,8 mmol/l, PPG 8,0 mmol/l, HbA1c 9,4 %, TG 2,0 mmol/l, HDL 1,12 mmol/l, LDL 3,4 mmol/l.
Počas 2 mesiacov sme spolu s pacientom vytitrovali dávku bazálneho inzulínu glargínu 100 U/ml na 40 j. večer.
V roku 2016 bol jeho glykemický profil FPG od 5,9 do 7,6 mmol/l, PPG od 7,8 do 9,4 mmol/l a kontrolné HbA1c 8,1 % DCCT. Neudával hypoglykémie a okrem mierneho prírastku na hmotnosti 102,7 kg (+ 1,7 kg) sa cítil dobre.
K zhoršeniu zdravotného stavu prišlo pre porušovanie diétnych a liečebných opatrení. V roku 2018 sa mu narodila prvá vnučka a začal „dojedať dojčenské jedlo“ a v priebehu roka aj sladkosti a ovocie. Sporadicky sa staral o vnučku a začal mať obavu z hypoglykémie pri aplikácii inzulínu. Keď sa staral o vnučku, často si neaplikoval inzulín. Priznal sa, že to bolo aj dvakrát do týždňa.
HbA1c 10,5 %, BMI 31,5 kg/m², FPG 11,7 mmol/l, PPG 15,9 mmol/l, celkový cholesterol 5,51 mmo/l, HDL 1,81 mmol/l, LDL 5,03 mmol/l, TG 3,11 mmol/l.
Opakovanou edukáciou – chronické i akútne komplikácie diabetu, stravovanie, fyzická aktivita, aplikácia inzulínu – sme docielili pacientov prísľub na aplikáciu inzulínu ráno v našej ambulancii a možnosť telefonickej konzultácie v priebehu dňa. Zmenili sme inzulín glargín 100 U/ml za glargín 300 U/ml v rovnakej dávke 40 j. Dávku sme vytitrovali v priebehu mesiaca na hodnotu 46 j.
V tomto režime sme boli s pacientom do roku 2019. Kontrolné biochemické parametre: FPG 8,7 – 9,8 – 7,4 – 7,8 mmol/l, PPG 9,8 – 8,4 – 13,7 – 12,6 – 7,9 mmol/l, HbA1c 8,9 % DCCT, cholesterol celk. 4,8 mmol/l, HDL 0,74 mmol/l, LDL 2,4 mmol/l, TG 2,1 mmol/l, hmotnosť 102,5 kg, TK 135/80 mmHg.
V roku 2020 sme navrhli pacientovi zmenu inzulínoterapie, navrhovali sme pridať prandiálny inzulín k hlavnému jedlu. Podľa jeho denného režimu by táto dávka pripadala na aplikáciu inzulínu k obedu. Pacient súhlasil, že to vyskúša počas 1 mesiaca. Inzulín glulizín v dávke 6 j. si bude aplikovať tesne pred začatím obedovania. Tento režim však pacientovi nevyhovoval.
Ďalším prehodnotením liečby a ochoty-neochoty pacienta spolupracovať sme dospeli k záveru, že PPG sa výrazne podieľa na jeho zvyšujúcom sa HbA1c a nedosahovaní metabolickej kompenzácie.
Liečbu sme zmenili na fixnú kombináciu iGlarLixi v dávke 30 j. pred obedom, sitagliptín/metformín 50/1000 mg sme vynechali a nahradili metformínom v dávke 2 x 1000 mg.
Vysvetlili sme pacientovi nutnosť titrovať nový inzulín. Počiatočná dávka 30 j. sa počas mesiaca navýšila na 42 j. Našou snahou bolo počas mesiaca dosiahnuť FPG medzi 6 – 7 mmol/l a PPG pod 8 mmol/l. Nechceli sme u pacienta navodiť hypoglykémiu, ktorej sa stále obával.
Pacient v počiatočnej fáze liečby pociťoval nechutenstvo a mal pocit sýtosti. Následnou titráciou na hodnotu 46 j. sme dosiahli metabolickú kompenzáciu. Kontrola po 6 mesiacoch liečby: HbA1c 7,5 % DCCT, glykémia nalačno 5,9 – 7,2 mmol/l, glykémie v priebehu dňa 6,8 – 8,4 mmol/l, hmotnosť 93 kg (- 9,5 kg).
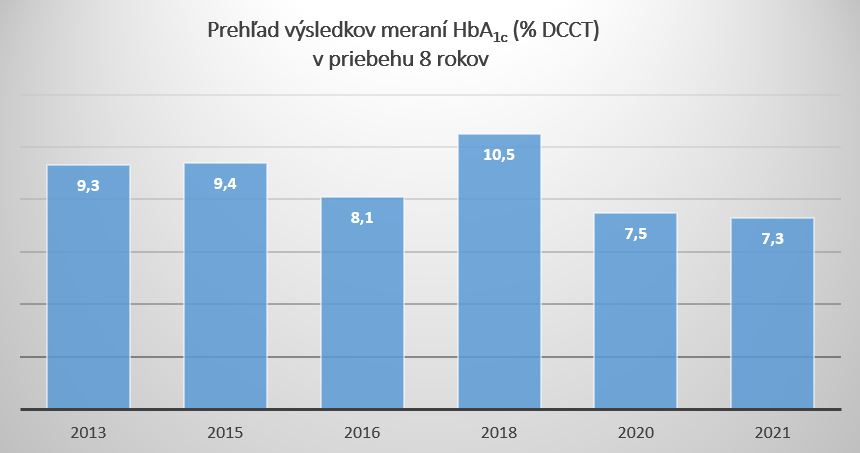 V roku 2021 si pacient aplikoval dávku iGlarLixi 52 j. Jeho HbA1c poklesol na hodnotu 7,3 % DCCT. Pri vyšetrení pacient udával, že sa mu konečne podarilo schudnúť, cíti sa lepšie, nebojí sa hypoglykémie.
Záver
V tejto kazuistike sa podarilo jednoducho, účinne a bezpečne dosiahnuť metabolickú kompenzáciu pacienta s diabetes mellitus 2. typu, zlepšiť compliance pacienta s liečbou a dosiahnuť tak spokojnosť na strane pacienta aj lekára.
Literatúra
V roku 2021 si pacient aplikoval dávku iGlarLixi 52 j. Jeho HbA1c poklesol na hodnotu 7,3 % DCCT. Pri vyšetrení pacient udával, že sa mu konečne podarilo schudnúť, cíti sa lepšie, nebojí sa hypoglykémie.
Záver
V tejto kazuistike sa podarilo jednoducho, účinne a bezpečne dosiahnuť metabolickú kompenzáciu pacienta s diabetes mellitus 2. typu, zlepšiť compliance pacienta s liečbou a dosiahnuť tak spokojnosť na strane pacienta aj lekára.
Literatúra
- Szabó M. Fixní kombinace glargin/lixisenatid v léčbě diabetu 2. typu. Remedia 2018; 5: 441-442.



