Druhá generácia bazálnych inzulínových analógov a jej postavenie v liečbe DM
MUDr. Viliam Vaník Diabetologická ambulancia Svet Zdravia, Svidník
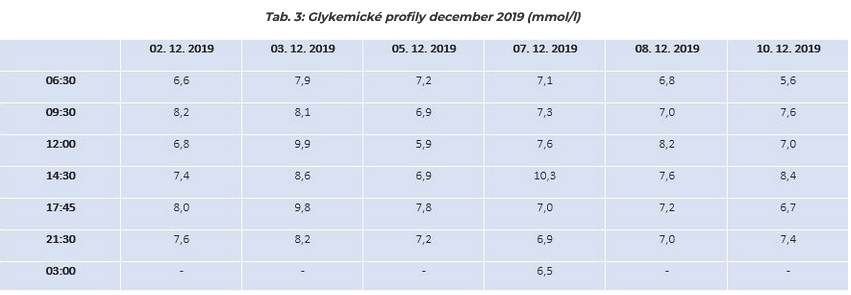
Súhrn Uvedená kazuistika popisuje skúsenosti s podávaním inzulínu glargin 300 U/ml ako súčasťou intenzifikovaného inzulínového režimu spolu s inzulínom glulizín u polymorbídnej a hypomobilnej, avšak aktívnej a samostatnej pacientky pani Anny, ktorá je liečená na diabetes mellitus 2. typu posledných 12 rokov. Kľúčové slová: diabetes mellitus 2. typu, glargin 300 U/ml Úvod Bazálne analógové inzulíny hrajú kľúčovú úlohu v efektívnej liečbe diabetes mellitus 2. typu. S príchodom druhej generácie bazálnych analógov majú lekári a pacienti k dispozícii inzulíny s porovnateľnou glykemickou kontrolou, avšak s nižším rizikom hypoglykémií v porovnaní s prvogeneračnými bazálnymi inzulínmi. Kazuistika 86-ročná pacientka je bez pozitívnej rodinnej anamnézy na diabetes mellitus u priamych príbuzných. V rodine pacientky sa v niekoľkých generáciách vyskytovali kardiovaskulárne ochorenia ako IM a CMP. Pacientka je dispenzarizovaná a liečená v kardiologickej ambulancii pre artériovú hypertenziu 3. stupňa VVPR ESH/ESC, ischemickú chorobu srdca, prekonala diafragmálny infarkt myokardu v apríli roku 2014, paroxyzmus flutteru predsiení v apríli roku 2018, aktuálne s perzistujúcou fibriláciou predsiení. Pacientka je liečená na chronickú pankreatitídu s exokrinnou insuficienciou, autoimunitnú tyreoiditídu, osteoporózu, tinitus, vaskulárne vertigo a mnohé ďalšie ochorenia. Je alergická na penicilín, sulfametoxazol/trimetoprim. Netoleruje užívanie klasického a XR metformínu ani v minimálnych dávkach. Lieková anamnéza pacientky je veľmi pestrá, zahŕňa antihypertenzíva (telmisartan, amlodipín, bisoprolol), diuretiká (furosemid), antikoagulanciá (rivaroxaban), antiarytmiká (amiodaron), hypolipidemiká (simvastatín), nootropiká a antivertiginóza (piracetam, betahistín), L-thyroxin, preparáty kyseliny tioktovej, kalcia, železa a vitamíny skupiny B. Pacientke bolo ochorenie diabetes mellitus 2. typu diagnostikované v roku 2008. Postupne sa u pacientky začali rozvíjať chronické komplikácie diabetu: diabetická polyneuropatia od roku 2013, diabetická nefropatia od roku 2016 (aktuálne v štádiu G2A1), neproliferatívna obojstranná retinopatia od roku 2017. Diabetická makroangiopatia a gastroparéza je tradovaná v dokumentácii pacientky takisto od roku 2017. Pani Anna bola spolu s diabetickou diétou liečená derivátmi sulfonylurey pre intoleranciu klasického aj XR metformínu, následne v kombinácii s DDP4i. V roku 2011 bola prestavená na intenzívnu inzulínovú terapiu (humánne inzulíny, NPH), následne v roku 2016 s prechodom na inzulínové analógy. Pacientka mala časté hypoglykémie na NPH, početné aj na glargin 100 U/ml. Ambulantné vyšetrenie z júna 2019: Pacientka sa dostavila na vyšetrenie v uvedenom termíne, antropometrické parametre: hmotnosť 71 kg, výška 162 cm, BMI 27,1 kg/m2. Pacientka je tlakovo (130/70 mmHg) a obehovo stabilizovaná (SF 60/min, na EKG prítomná fibrilácia predsiení s kompletným blokom pravého Tawarovho ramienka a staršími ischemickými zmenami v diafragmálnej oblasti). Realizujeme laboratórne odbery – FPG 8,8 mmol/l (zo záznamov SMBG 7,4 – 9,9 mmol/l), PPG (zo záznamov SMBG 5,7 – 10,3 mmol/l), HbA1C 8,4 % DCCT (68,3 mmol/mol), c-peptid 0,12 nmol/l. Realizovaný odber autoprotilátok s negatívnym výsledkom. V moči pacientky prítomné stopy glukózy a bielkovín, laboratórne normoazotémia. Kalkulovaná eGFR na úrovni 83 ml/min./1,73 m2 podľa CKD EPI. Vzhľadom na laboratórne parametre kompenzácie diabetu a záznamy SMBG so sporadickou registráciou hypoglykémií po dohovore s pacientkou zamieňame nočnú dávku 16 j. inzulínu glargin 100 j./ml za inzulín glargin 300 j./ml v dávke 18 j. a korigujeme dávky prandiálneho inzulínu – navýšenie poludňajšej dávky o 2 j. – glulizín na 8-10-6 j. sc.
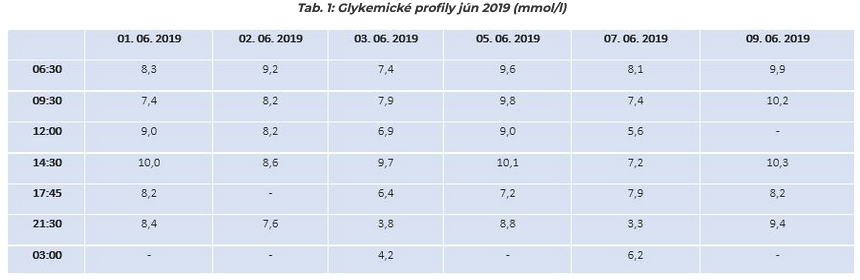
Ambulantné vyšetrenie zo septembra 2019: Na kontrolnom vyšetrení po 3 mesiacoch liečby s použitím inzulínu glargin 300 j./ml registrujeme pokles HbA1C na 7,9 % DCCT (62,8 mmol/mol), FPG 7,20 mmol/l (zo záznamov SMBG 5,5 – 8,4 mmol/l), PPG (zo záznamov SMBG 5,9 – 10,0 mmol/l), hodnoty BMI (27,4 kg/m2) a kalkulovanej eGFR (85 ml/min./1,73m2 podľa CKD EPI) bez signifikantnej zmeny oproti poslednej kontrole. Vyšetrený moč chemicky len s registráciou stopového množstva bielkovín. Parametre lipidogramu (TC 3,57 mmol/l, LDL-C 1,10 mmol/l, HDL-C 1,7 mmol/l, TAG 0,76 mmol/l) boli vyhovujúce. Pri zhodnotení parametrov kompenzácie diabetu registrujeme pokles HbA1c, FPG, a taktiež nižšiu variabilitu glykémií. Navyšujeme dávku glarginu 300 j./ml na 20 j. a korigujeme dávky prandiálneho inzulínu – glulizín na 9-9-6 j. sc.
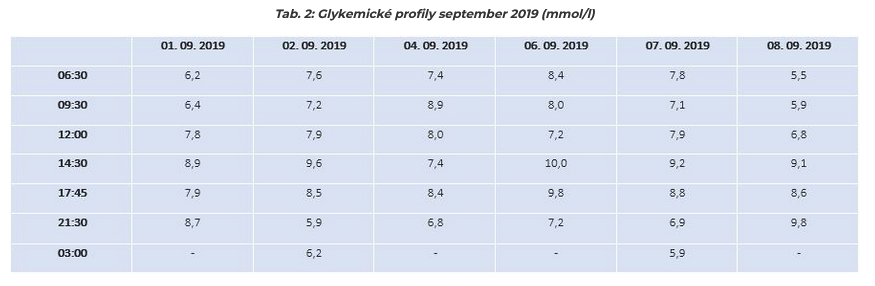
Ambulantné vyšetrenie z decembra 2019: na kontrolnom vyšetrení v zime registrujeme ďalší pokles HbA1C na 7,6 % DCCT, FPG 6,60 mmol/l (podľa záznamov SMBG 5,6-7,9 mmol/l), PPG podľa záznamov SMBG 5,9 – 10,3 mmol/l. Hodnoty BMI, močový nález a kalkulovaná GF bez podstatnej zmeny oproti poslednej kontrole. Navyšujeme dávku glarginu 300 j./ml na 21 j. a korigujeme dávky prandiálneho inzulínu glulizín na 9-10-6 j. sc.